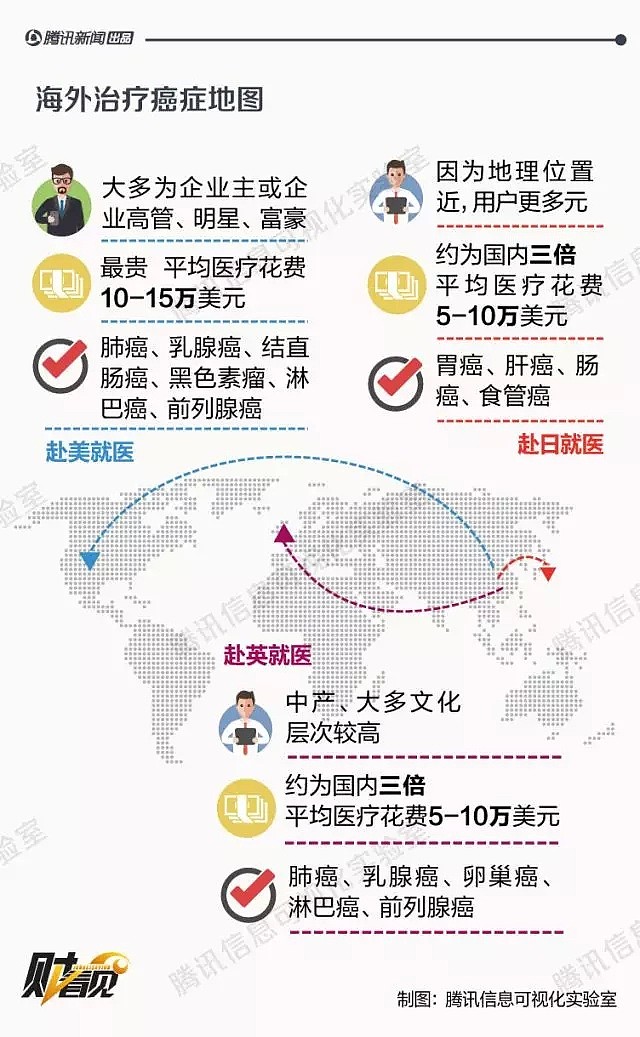
赴美治癌人群调查:一线城市至少两套房产,百万支出打底

2015年5月,刚刚50岁的杨涛第一次确诊前列腺癌时,已经是晚期——四期。在北上广各大肿瘤专科求诊,并经历了质子重离子放疗、多个化疗疗程后,仍复发。
“我问医生还有什么方案。”杨涛称,“医生说,不能连续放疗,也不能手术。突然一下子,感觉前面就没路了。”这让在生意场上如鱼得水、在家里“一言九鼎”的小企业主杨涛无法接受。
杨涛的儿子为他推荐了另外一种可能。
通过医疗中介的介绍,几个月后,不会说英文的杨涛夫妇来到位于美国南部港口城市休斯顿地区的安德森癌症中心,自费治疗癌症。美国医生告知杨涛,肿瘤已侵犯膀胱、直肠和肛门等多处,手术费用将达到20余万美元(约合133万元人民币)。
术后的杨涛撩开衣角,露出腹部两侧的造瘘口,分别用于排便和排尿, “钱不是最关键的问题。无论是技术难度、还是医患信任,在国内,没有医院敢做这样的手术。”长达11个小时的手术时间中,安德森癌症中心的泌尿、肛肠、整形三组团队先后交叉手术。
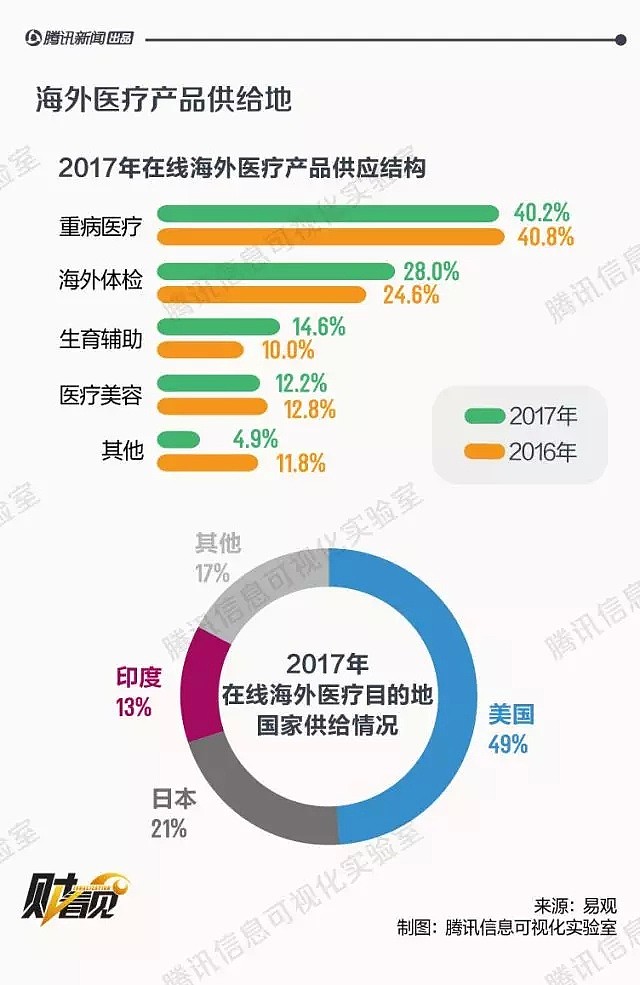
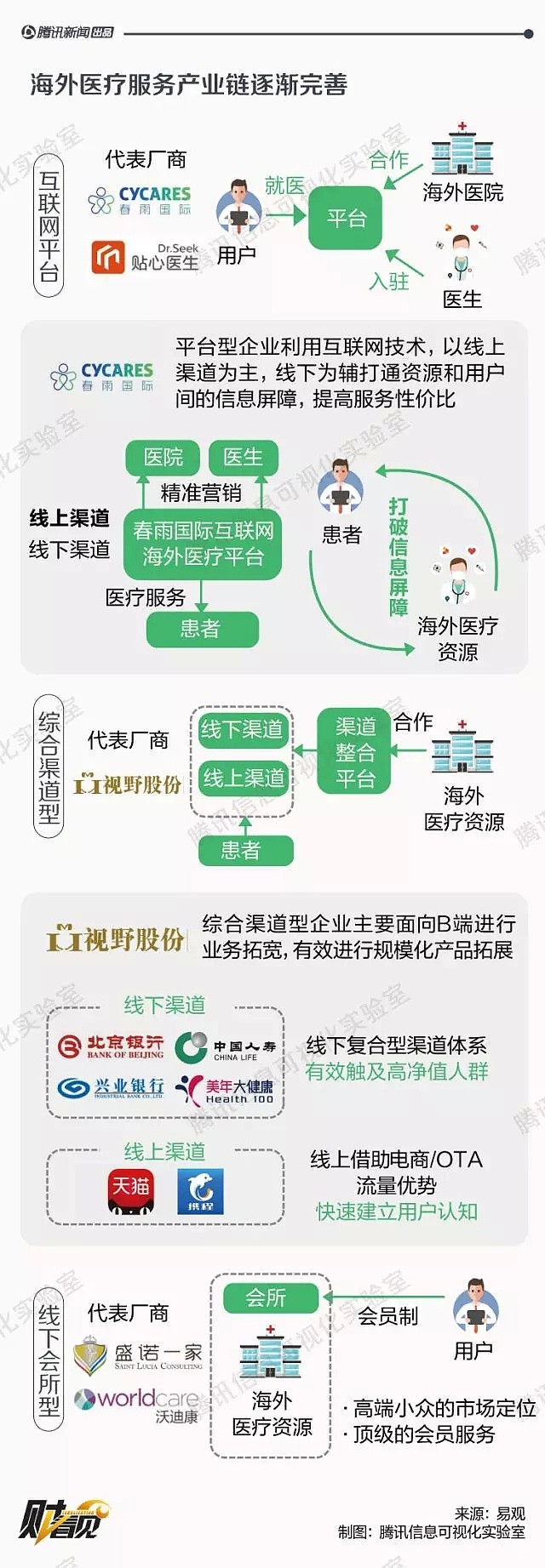
国内医疗供需关系不平衡、对先进药物和医疗技术的需求增强,以及相关医疗服务产业链的完善,让海外就医不再是超级富豪的特权。2011年,蔡强与合伙人刚成立跨境医疗中介时,一个月没有一个客户。现如今,一年服务的中国客户达到千余名,赴美就医客户中多为癌症患者。近些年,出国治癌群体更为多元,但仍以富裕群体为主。北上广深至少有两处房产,几乎是出国治疗人群的标配。而三甲医院资源少、消息相对闭塞的二三线城市的小企业主需求也在日益增加。和前几年不同,越来越多的中国患者在处于癌症早期或中期时,就开始咨询出国就医,让蔡强看到跨境医疗行业的增长潜力。
同样看到潜力的还有海外的医疗机构。丹娜法伯肿瘤医院乳腺肿瘤中心主任Eric Winer对《棱镜》表示,中国患者在该院国际患者中增长最快,比例约占三分之一,几乎和中东患者等量。医院已经专门配备中文翻译,协助患者与医生沟通病情。易观分析显示,2017年中国海外医疗服务市场规模达到10亿元人民币,并预计未来3-5年仍将维持高速增长。
01
病理分析之惑——对手是谁
“我现在呢,一是花钱买命,二是花钱买服务,三是花钱买我自己踏实。”现年69岁的曹女士曾是某会计师事务所合伙人。每天要签阅无数文件的她,在职场上“杀伐决断”,在家里也是拿主意的人。但面对高度专业的医疗领域,曾经的女将军披上铠甲,却茫然不知对手是谁。
2016年1月,老伴在阴部发现小瘤子并被诊断为皮肤基底癌后,曹女士陪同老伴在北京进行肿瘤切除以及一年25次的放疗。但术后,老伴癌细胞复发。在子女的推荐下,曹女士带着老伴来到安德森癌症中心寻求新的治疗方案。
始建于1941年的安德森癌症中心,是美国癌症治疗中的权威机构,近15年来有11年在癌症领域排名世界第一,大部分癌症的5年生存率达80%以上。办公大楼上的医院名标识体现医院抵御癌症的决心——黑色的英文单词“癌症”(cancer)上画上一条鲜红色的删除线,远看似战士长矛。
初诊当天,美国主治大夫称,根据病理分析,发现腺癌细胞,“是结肠癌皮肤转移,皮肤病变只是表现形式。”明确诊断后,“女将军”曹女士踏实了,觉得迄今为止的30多万美元(约200万元人民币)花得值。儿子是北京地产公司高管,自己在望京还有四套房,曹女士决定把抗癌战争指挥棒交给她嘴里所称的“美国鬼子”。
安德森癌症中心病理科的精准诊断水平,得益于90年代末期开始对病理医生亚专科化的发展。绝大多数病理医生,均专注于某一个器官系统,如肺部或胸部。相比之下,受制于资金和管理模式等因素制约,中国病理科人才储备不足。按原卫生部下发的《病理科建设与管理指南(试行)》规定,每100个床位需配备1-2名病理医生,病理医生需求约为10万人,但直至2017年初,中国注册的病理医生刚过十分之一,亚专科化更将是一条漫长的发展之路。
对于罕见病,细分程度更高且具有大量癌细胞病理数据库的海外癌症中心,也让中国患者觉得更有安全感。
孟先生正陪同90后的女儿在美治病。一年半以前,女孩查出卵巢肿块,同年11月,接受单侧卵巢切除。三个月复查后,发现癌细胞转移至肝、脾等其他器官,于是,在最快的时间内,女孩的另外一侧卵巢也被切除。术前,曾有女医生提醒应考虑冻卵,但孟先生一家已无暇顾及。
赴美初诊后,美国医生告知,女孩患的是肉瘤——一种极为罕见的癌症。肉瘤会在身体中游走,恰好前段时间停留在卵巢上。“当着美国医生的面,我们,夫人、女儿和我,一家人大哭一场,很复杂的感情。”
孟先生指着面前的水壶比划着说明女儿此后每天需要承受的化疗药剂量,“这种病很顽固,会是场持久战。”来美治病五个月的孟先生一家已花费20-30万美元(约合130万-200万元人民币),几乎把此前一套一线城市投资房的大半收益花费殆尽,“若哪天要去讨饭的话,我也肯定去。只要有一线希望,就坚定在美国治。你说我盲目相信也好。我不怀疑,要不然我还能去相信谁。”
离安德森癌症中心不远的赫曼公园,孟先生已经遇到另一位同样患上肉瘤的中国患者。他们常常一同交流治疗感受,而在国内曾经就诊的两家医院均没有肉瘤科室。

(安德森癌症中心内正在会诊的医生)
02
个体全局观——多学科会诊
高度专业的医疗领域,让曾经在各自职业领域叱咤风云的杨涛、曹女士或是孟先生都陷入“使不上力”的心理体验:当获知自己或亲人患上癌症的那一刻,仿佛被独自扔进了一件密室。人会不自觉反省自己曾经做错了什么,气愤、恼怒、伤心和无所适从。基于对癌症有限的认识,很多患者遵循手术、放疗、化疗“三板斧”的思路依次试过,但一个疗程结束之后,又不知道下一步该往哪里走。
考虑到个体形成肿瘤的复杂性,“多学科会诊(MDT)”的方式应运而生。MDT通过各科室专家组成统一工作组,定期进行会诊,共同协商治疗方案,再由相关学科单独或联合执行。MDT可以避免“医疗彩票”,即病人初诊时落在哪个医生手里接受什么治疗全看运气。中国病人正在逐渐认识到这种全面、整合的治疗方式的价值,并愿意为此支付不菲的价格。
美国波士顿丹娜法伯BWHF医院负责质量控制的首席医疗官、乳腺癌外科医师Margaret Duggan表示,医院设有专门的MDT协调员,就像是穿越迷宫的向导。MDT协调员会根据患者需求,建议去哪个专科就诊。考虑到国际病人初诊时间紧张,协调员会争取在一天之内预约安排内科、整形科等不同科室的医生。
一旦患者治疗方案改变,医生可通过院内电子病历,提示其他医生关注病历更改。若遇疑难杂症,还会拿到每周一次的肿瘤团队会议(Tumor Board)讨论。届时,内科、外科、放疗、护士、和医学院学生,均到场观看相关资料,提供不同角度的治疗思考。“不同意见的汇合,让我们看得更深,也避免错误。”Margaret Duggan表示。
杨涛亲身体验了MDT的好处。
“当时,主治医生说,癌细胞已侵入膀胱、直肠和肛门。换用化疗药只能让肿瘤缩小且存在风险。外科医生告诉我,若现在不做,以后还是要做。”杨涛称,隶属不同科室的同院医生,分别与他沟通不同治疗方案的利弊,“解释了两个小时,说给我一周时间考虑。结果,我第二天就决定要手术。”
让杨涛感觉尤为便捷的是,主治医生协调预约不同科室,无需患者挨个挂号。在国内挂号的经历,曾让杨涛在病痛折磨之外,徒增苦恼。当时,没有门路的杨涛夫人凌晨5点排队挂号,“排了三个小时,突然,跟我们说号没有了。只能找门口的黄牛,500元挂上特诊。问诊时间也不超过30秒。”
中欧国际工商学院医疗管理与政策研究中心主任蔡江南对《棱镜》表示,中国部分肿瘤医院已经尝试MDT,但普及范围有限。一来,医疗资源有限,MDT需要多团队配合,投入时间大。二来,医保没有充分补偿,让医院缺乏经济动力。“一个医生给你看5分钟,一个MDT可能是9-10个医生每个人给你看5分钟,但后者价格并非原来价格乘以10。”
多学科会诊也非万能,其在治愈率上的贡献,难以量化。美国临床肿瘤协会(ASCO)肺癌治疗指南委员会主席Christopher Azzoli坦言,多学科治疗从90年代晚期开始兴起,在欧美也并未实现规模化,并非每个患者都需要,但因为能够提供综合性治疗方案,避免病人“走弯路”,因而“患者满意度更高”。
(安德森癌症中心化疗室门口的拼图)
02
照顾病人的艺术——花钱买服务
与多学科会诊兴起一脉相承的,是以患者为中心,而非以疾病为中心的治癌理念。上世纪80年代开始,当化疗和手术试验无法明显提升晚期癌症生存率之后,美国业界开始关注探讨照顾病人的艺术。
“对我来说,能提供让患者放心配合治疗方案的医生,就是好医生。”Azzoli对《棱镜》表示。
冲着患者尊严赴美就医的,还有身患乳腺癌的艾女士。从中国到美国,“抗癌”三年的艾女士最初曾在中国南方一家三甲医院通过活检确认乳房肿瘤为恶性。“刚刚做完活检的我,就被扔在手术室前的通道,没有医生和护士问候你。那种等待太痛苦,像躺在太平间一样。”艾女士聊起当时的场景,突然眼泛泪光。那天,直到晚上12点,她才排上同一个主刀医生的第二台手术,“我也担心手术质量,但中国医生的病人,真的太多了。”
术后的艾女士希望和主治医生交流后续方案, “但主治医生从未给我换过一次药。总是来去匆匆。”艾女士有时会暗自怀疑,会不会是因为没给红包。

(安德森癌症中心中病人互相勉励的话语 比如写出自己最爱吃的食物)
在抗癌这场千人千面的战争中,受制于现代医学的局限,科学无法解答所有的疑问——既然不存在一劳永逸的根治方案,如何相信对面披着白大褂的陌生人会以最大的能力和善意对待自己?
美国哈佛大学卫生经济学教授萧庆伦从经济学的角度向《棱镜》解释患者的质疑,情有可原,“从经济学来看,医疗是个失灵的市场。病人不知道什么是最好的医疗,他只能完全信任医生。所以,不管在哪个国家,医生都可以剥削病人。”萧庆伦认为,面对失灵的市场,可以通过法律法规、同行之间互相牵制守住底线。而中国医生的薪酬体系导致创收意愿强烈,容易让患者萌生不信任感,步入恶性循环的医患互疑。
一年后,艾女士的另一侧乳房发现病灶,在美手术时,收获了她曾期望的“物有所值”,“医生和护士会不断询问,你冷不冷。会拿毛毯给你,毛毯是刚从保温箱里拿出来的。如果护士看你神色不对,会不断安慰你,甚至握住你的手。”
“不管他是职业出发,还是内心出发。我就是要这个东西。我很安心。”艾女士愿意为这份安心掏钱。两年以来在美治病的花费,已经接近100万元人民币。对于长期做外贸生意的她来说,付出这笔钱,还并不会影响生活质量。
03
与死亡周旋——再多一种选择
艾女士明白,癌症难言根治,乳腺癌术后仍可能转移。一旦复发将可能变为凶险致命。当初选择布莱根和妇女医院,艾女士还看重其正在进行的三阴乳腺癌临床试验,“万一未来病情恶化,他们还有新方案来救我。”对先进药物和医疗技术的需求,也是“花钱买安心”的一部分。
冲着美国新药疗法和临床试验机会再次回到美国的,还有杨涛。
做完11个小时手术的杨涛在半年后,再遇死神敲门。复查时,杨涛脑部出现阴影,后确诊为脑部肿瘤,此前切除的前列腺附近淋巴结也出现新肿块,显示常规药物治疗无效。
美国主治医生向杨涛介绍了免疫疗法。不会说英文的杨涛用首字母代称自己的主治医生为“E先生”,并用首字母代称免疫药物为“K药”。K药(Keytruda, Pembrolizumab 帕姆单抗) 于2014年9月在美国上市,成为第一个美国上市的PD-1抗体。K药也被称为“卡特药”,因为曾经奇迹般让美国前总统卡特脑转移后的黑色素瘤消失而闻名。
但免疫疗法的高昂费用,对任何患者家庭都是一笔难以忽视的经济负担,更不用说是自费求医的中国患者。美国的医生有时也会困惑,来治病的中国人怎么会那么有钱。
在中国打拼多年、早已衣食无忧的杨涛不禁感叹,“PD1真的贵”。每隔21天打一次PD1,每次3万美元(约合20万元人民币),迄今为止杨涛已经打了5次。加上之前20余万美元的手术费,这三年在美国求医和生活的开销,已达500至600万元人民币,远远超出杨涛第一次出国前的预估。
所幸的是,最近一次打完PD1之后,杨涛身上已检测不到癌细胞。这对屡次遭遇死神敲门的杨涛来说已是额外的幸运——毕竟免疫疗法也并非对所有人都有效。杨涛想着,未来最理想的计划是在病情稳定后转诊去香港检查或是打针——离家更近。
来美治疗三年的杨涛已渐渐习惯休斯顿当地慢节奏的生活方式。曾经在生意场上风风火火、容易急躁的他在一次次和死神交手中,变得淡定,已经花费巨资治癌的他也曾抱有“根治“的想象,“现在的我要求不高,余生怕是都要与癌共存了,控制住就好。”
但并非所有赴美治癌患者,都获得期望中的结果。在《棱镜》走访的数家美国医院或中介均提及,曾经有中国病人不告而别,有些甚至没有结清此前的治疗费用,也有一些是最终来到了美国,花费巨资后,但治疗结果仍不理想而不幸离世。
“癌症毕竟是个很复杂的病症。”中欧国际工商学院医疗管理与政策研究中心主任蔡江南对《棱镜》表示,赴美就医并非能够包治百病,也不适用于所有患者,除了需评估经济实力以及能否承受长途爬涉之外,也需调整期望值,“包括疗效和治疗方式。在中国,如果找个专家,通过熟人或黄牛,有时比较快就能看上,即使质量上有不尽如人意的地方,但能及时满足。在美国,要预约、要排队、要等候,对有些人来说,还不如中国呢。”
(在保护隐私的要求下,文中出现的病例均为化名。具体病症与诊疗亦只代表个别赴美治疗者的个人体会。)








 +61
+61 +86
+86 +886
+886 +852
+852 +853
+853 +64
+64


